掌蹠膿疱症と歯科治療の役割
生協みなかみ歯科所長 坂田 龍義
はじめに
「掌蹠膿疱症診療の手引き2022」(日本皮膚科学会)では、掌蹠膿疱症(palmoplantar pustulosis:以下、PPP)に対する治療に際して、禁煙と同時に歯性病巣の検索と治療が必要不可欠であるとされている(推奨度B)1)。また、第35回日本有病者歯科医療学会(2026年3月7~8日、東京)ではシンポジウム「『PPPの歯科診療の手引き』の必要性とその作成」が開催された。
皮膚科を中心にリウマチ科や整形外科、歯科や歯科口腔外科、耳鼻咽喉科、放射線科など、多診療科連携が特に重要な疾患1)であるが、今回は歯科の立場から見たポイントを概説する。
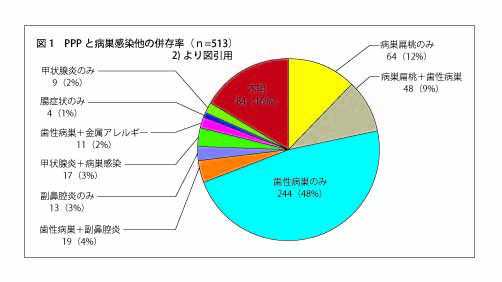
掌蹠膿疱症の発症要因(=原因)は口腔内感染巣と関係あるのか?
PPP患者において歯性病巣は47~96.7%に認められる1)2)図1)が、あくまでも併存であって「発症要因」と言えるわけではない。PPP発症年齢の中央値を仮に55歳として、その年齢での歯周炎を有する患者の割合は多くの歯科医師の臨床実感として95%以上、Iaoらの論文(2021年)での歯周炎罹患率は94.1% 3)、また、岡山大学病院の調査では、1歯以上の根尖病巣を認めた者は対象者の約70%4)との報告もあり、図1に示す歯性病巣との併存率が高いのは当然と言える。
また、歯性病巣がIL-17の一つの供給源になっていることを示す報告群は、歯性病巣がPPPの「病態形成」に対してIL-17供給という形で機能していることを強く示唆している5)が、PPPに対するIL-17阻害薬の有効性はかなり限定的であり、病態の主軸であるとは言いがたい6)。
さらに、PPPと歯性病巣との関連は、すべて歯性病巣治療によるPPPの改善経過でしか確認できていない7)し、薬物療法やその他の要素を排除したクリアーな研究も現在まで存在しない。加えて、PPPの病態形成や病態の維持、症状の悪化に歯性病巣がどのように関与しているかを直接検証している論文は今の時点では認められない5)。
歯科金属アレルギーの関与
現在では、金属パッチテストが陽性であることがすなわちPPPの原因とはいえない(ニッケルは除く)とされており、歯科医師はパッチテストの結果のみを根拠に歯科金属除去を行い、ジルコニア等の非金属に置き換える行為を行うべきではない1)。
口腔内感染巣の治療
本邦例の70~90%で歯性病巣の治療により皮膚症状の治癒または改善がみられる1)とされているが、治療の本質は除菌ではなく、「病態」を治療することにより生体の「恒常性」を獲得することである。智歯周囲炎、歯根破折、深部う蝕、根尖まで骨破壊が進行した歯周炎、解剖学的理由で治療不可能な根尖病変等の場合は抜歯が必要となることが多いが、基本的には感染根管治療(外科的処置を含む)と歯周炎の治療で病巣は治癒しうるし、歯の保存は可能である。歯の保存は患者本人はもとより、歯科医師、PPP診療に関わるすべての科の医師にとっても有益なはずである。したがって、PPPの治癒を目的とした除菌の手段として抜歯という選択肢を第一に考える姿勢は全く間違っている。
歯周炎は重度であっても理論上は「治癒」できる疾患である8)が、現行の保険制度の下で治療を行う限り、歯数と重症度によっては結果的に治療の終了まで2~3年の期間がかかることもある。歯周炎が治癒したか否かは歯周ポケット検査値とプロービング時の出血の有無から判定できるが、仮に完全な治癒にまで至らなかったとしても治療前後のPISA(歯周炎症表面積)の値は診療連携の場面で非常に有用である。
歯性上顎洞炎は、好酸球性副鼻腔炎との合併症例もあり注意が必要である9)。また、CT上で根尖病巣が存在し、病的な骨肥厚により根尖と上顎洞が交通していない副鼻腔炎像の場合にも根管治療にて加療すべき10)で、根管治療と低用量マクロライド療法を行っても改善が見られない場合でも、耳鼻咽喉科医によるESS(内視鏡下鼻内副鼻腔手術)を施行することによって全例で改善が認められたという報告10)もあり、歯を温存できる可能性は極めて高い11)。
根尖病巣と診断される症例の2.8~4.22%は、根管内病変とは関係ない非炎症性病変であり4)、嚢胞、腫瘍、SBC(スタフネの骨空洞)、腎性骨ジストロフィーによる骨融解、転移傷害等が該当する4)。
根尖病巣の治療に関しては、根管処置歯の60%に根尖透過像が残存するという報告12)がある。X線透過像が瘢痕組織形成によるもの4)13)か、不完全な治癒なのか、依然として存在している病巣なのかの判別は臨床的には不可能4)14)で、病的状態と考えて再治療することには慎重な姿勢が必要である4)。
再根管治療の根尖透過像の治癒は遅く、「最低でも4~5年の治癒期間が必要」との多数の論文がある4)ほか、「20年以上の期間が必要だ」という報告4)15)もあり、多くの場合、根尖透過像が残っているとしても治癒過程である可能性が高く、かなりの長期間が経過した後でなければ、治癒の評価はできない4)。
以上のように、X線所見で明らかな透過像が認められるからと言って<感染病巣>になるわけではないし、<治癒していない>わけではない。これらのことを考えると「根尖病変を有するこの歯がPPPの原因である」という確たる証拠があって治療することなどできない16)。無症状の歯に侵襲的治療を行うか否かの判断は専門性のある歯科医師にしかできないし、患者さんの理解と納得も必要である。
とはいえ、対症療法では治癒までに7~13年を要するが、歯性病巣治療を行うことによって、1~2年という早期に治癒または略治が得られ、QOLの改善のほかに慢性的な薬物治療の継続を回避できるという利点がある1)とされ、適切な歯性病巣治療がPPP多診療科連携にとって総合的な見地から有益なことは間違いない。
ますます必要とされる多科診療連携
診療連携の依頼を受けた歯科医師は、関連各科への十分な情報提供と、治療の方針、今後の見通し、現在の進行状況等の報告を節目節目で綿密に行うべきである。
PPPに関する病態や治療に関する正しい知識を持つことに加え、歯性上顎洞炎に関して最新の知見に基づいた連携診療を行うこと、根尖病巣を「治癒」させること、歯周炎を「治癒」させることによってPPPという疾患の治療に本気で協力する姿勢が必要である。
引用文献
1)日皮会誌 132(9):2055–2113,2022.
2)小林里実.治療に難渋する病態への対応.皮膚臨床 60(10):1539–1544,2018.
3)Iao S, et al. J Periodontol.92:1232,2021.
4)歯内療法の臨床 第8版,ストマ,2025.
5)秋葉陽介.歯科からみた掌蹠膿疱症の病態と診療連携.MB Derma 359:33–40,2025.
6)八束和樹,村上正基.掌蹠膿疱症の病態.MB Derma 359:1–11,2025.
7)小林里実.皮膚疾患における扁桃摘出術の適応を考える.口咽科 22:55–59,2009.
8)歯周療法の基礎 第7版,ストマ,2024.
9)Matsumoto Y, et al. Allergy Rhinol.2021.
10)池田哲也.鼻・副鼻腔疾患における歯性上顎洞炎の関与について.日口外学会,2025.
11)大村雄介ほか.歯性上顎洞炎に対する臨床的検討.日口外学会,2025.
12)小木曽文内.再根管治療を考える.日歯保存誌 58(3):179–184,2015.
13)澤田則宏.再根管治療における Clinical decision making.日補綴会誌 6:362–367,2014.
14)Abbott PV. PMPH USA, Ltd., Raleigh, North Carolina, p.237, 2019.
15)Molven O, et al. Int Endod J.35:784,2002.
16)近代口腔科学研究会雑誌 42(2),2016.